HIV erkennen und therapieren – aktueller Stand in Deutschland
Welche Rolle spielt HIV in Deutschland heutzutage noch? Was bedeuten späte Diagnosen für die Patienten – und auch für die Gesellschaft? Welche Hinweise können auf unerkannte Infektionen hindeuten und wie läuft ein HIV-Test ab? Diese und weitere Fragen beantwortet Prof. Dr. Stefan Esser von der HIV-Ambulanz am Universitätsklinikum Essen, für uns in diesem Video – und gibt einen Ausblick darauf, was in Zukunft immer stärker in den Fokus der HIV-Behandlung rücken könnte.
Adhärenz in der HIV-Therapie
Bei einer lebenslangen Medikamententherapie spielt die Adhärenz eine sehr wichtige Rolle für den Behandlungserfolg – dies gilt auch für Menschen mit HIV. Eine mangelnde Therapietreue kann gravierende Folgen wie eine Rückkehr der Infektiosität bis hin zu Medikamentenresistenzen haben [1]. Dr. med. Susanne Usadel, Fachärztin für Infektionsmedizin in Freiburg, und Prof. Dr. med. Hans-Peter Volz, Facharzt für Psychiatrie und Psychotherapie am Krankenhaus Schloss Werneck, erläutern im Interview, wie wichtig die Beziehung zwischen Behandlern und Patienten ist und welche Faktoren aus psychologischer Sicht entscheidend für eine erfolgreiche Therapie sind.
- Deutsch-Österreichische Leitlinien zur antiretroviralen Therapie der HIV-Infektion, Stand September 2020. Im Internet: https://daignet.de/media/filer_public/c7/2f/c72f0677-1677-4fc6-94ff-fb370a883811/deutsch_oesterreichische_leitlinien_zur_antiretroviralen_therapie_der_hiv_infektion.pdf; Stand: Oktober 2022
Informationen zu HIV im Allgemeinen
Was ist HIV und was versteht man unter AIDS?
Eine Infektion mit dem Humanen Immundefizienz-Virus – kurz HIV – kann nach meist mehrjährigem symptomfreiem Verlauf die Erkrankung AIDS auslösen. AIDS steht für acquired immune deficiency syndrome (erworbenes Immunschwächesyndrom). Damit ist die zunehmende Zerstörung des menschlichen Immunsystems infolge von HIV gemeint. Die Begriffe HIV (Krankheitserreger) und AIDS (Krankheit) sind also nicht gleichzusetzen: Nicht jeder Mensch, der „HIV-positiv“ ist, erkrankt auch an AIDS.
Bleibt die HIV-Infektion jedoch unbehandelt, setzt das Virus eine Zellpopulation außer Gefecht, die eine wichtige Rolle bei der Abwehr von Krankheitserregern spielt: Die T-Helferzellen. Insbesondere die Antigenerkennung der CD4-positiven T-Zellen wird dadurch gestört [1]. Im fortgeschrittenen Krankheitsstadium kann sich der Körper daher nicht mehr gegenüber Viren, Bakterien, Pilzen und Parasiten zur Wehr setzen. HIV schafft also selbst die optimalen Rahmenbedingungen, um sich im Körper des Infizierten zu vermehren.
Im Jahr 2021 lebten in Deutschland nach Schätzungen des Robert-Koch-Instituts etwa 90 800 Betroffene mit einer HIV-Infektion. Darin einberechnet ist eine mutmaßliche Dunkelziffer von rund 8600 Menschen, die das Virus unwissentlich in sich tragen [2].
Frühe Diagnose eröffnet gute Therapiemöglichkeiten
Die Übertragung von HIV ist u. a. durch Kontakt mit Körperflüssigkeiten wie Blut, Sperma oder Muttermilch möglich [3]. Meist treten wenige Wochen nach der Infektion Symptome wie Kopf- und Gelenkschmerzen, Abgeschlagenheit, geschwollene Lymphknoten oder nächtliches Schwitzen auf [4]. Eine HIV-Infektion kann daher leicht mit einem grippalen Infekt verwechselt werden.
Besonders tückisch ist, dass sich HIV nach dem Abklingen dieser Frühsymptome über viele Jahre hinweg nahezu unbemerkt im Körper vermehrt. Erst nach dieser sogenannten Latenzphase macht sich die schleichend fortschreitende Schädigung des Immunsystems bemerkbar [5]. Mit Blick auf die heute guten Behandlungsmöglichkeiten ist eine möglichst frühe Diagnose essenziell, um den Spätfolgen der Infektion entgegenzusteuern.
Diese Infothek stellt interessierten Lesern ein Kompendium an Informationen rund um das Thema HIV bereit: Hintergrundwissen zur Erkrankung, Experteninterviews, Materialien für die tägliche Praxis und das Arzt-Patienten-Gespräch sowie Einblicke in aktuelle Beiträge aus Wissenschaft und Forschung.
Douek DC et al. Annu Rev Immunol 2003; 21: 265-304
HIV/AIDS in Deutschland. Epidemiologische Kurzinformation des Robert Koch-Instituts, Stand: Nov. 2022. Im Internet: www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2022/47/Tabelle.html; Stand: 04.09.2023
Shaw GM et al. Cold Spring Harbor perspectives in medicine 2012; 2: a006965
Justiz Vaillant AA et al. HIV Disease Current Practice. In StatPearls. Treasure Island (FL): StatPearls Publishing. Copyright © 2021, StatPearls Publishing LLC.; 2021
Simon V et al. Lancet 2006; 368: 489-504
Aktuelles Infektionsgeschehen in Deutschland
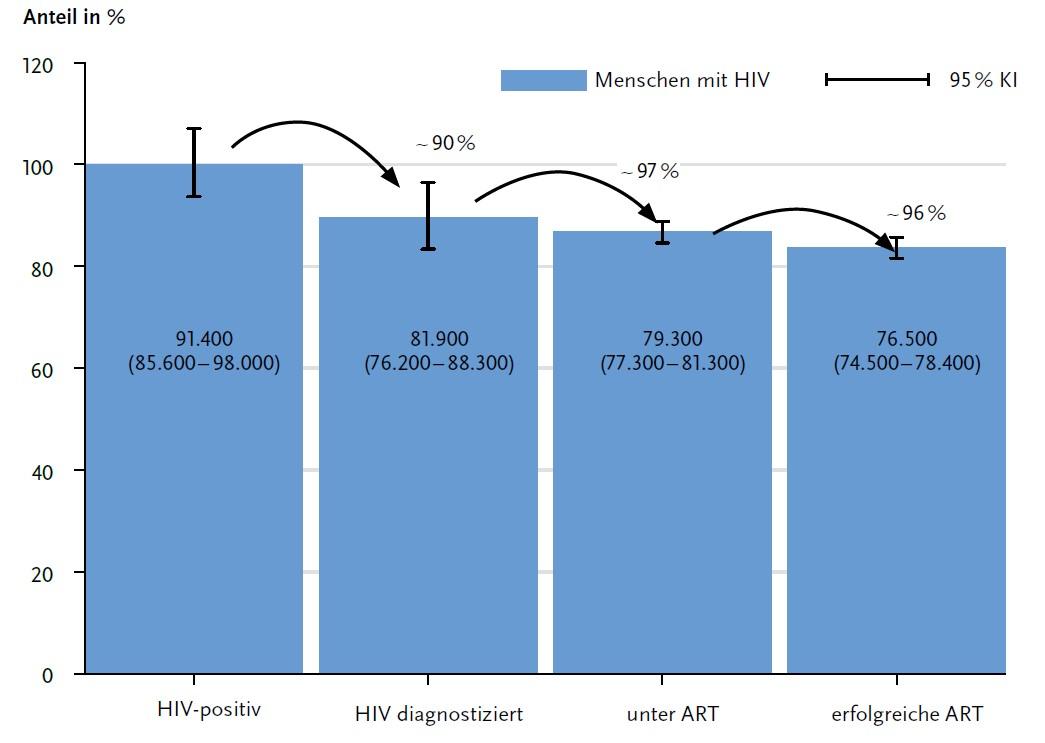
Das Robert-Koch-Institut (RKI) hat im November 2021 eine neue Ausgabe des Epidemiologischen Bulletins veröffentlicht, das die aktuelle HIV-Versorgungslage in Deutschland rekapituliert. Im Jahr 2020 lebten hierzulande mutmaßlich 91.400 HIV-positive Menschen und es gab 2.000 Neuinfektionen – das sind 300 Fälle weniger als im Vorjahr [1].
Im Zusammenhang mit den „90-90-90-Zielen“ der UNAIDS-Kampagne [2] meldet das RKI ebenfalls positive Zahlen: Erstmals sind 90 % der Betroffenen diagnostiziert und auch die therapiebezogenen Meilensteine, die im Rahmen der Kampagne bis zum Jahr 2020 vorgesehen waren, sind erreicht worden (s. Abbildung 1) [1].
Dazu zählt, dass
- mindestens 90 % aller HIV-positiven Menschen diagnostiziert sind,
- davon mindestens 90 % antiretroviral therapiert werden und
- die Viruslast bei mindestens 90 % der behandelten Patienten unterhalb der Nachweisgrenze liegt [2].
Der Kampf gegen HIV ist noch nicht gewonnen
Laut RKI stützen sich die epidemiologischen Daten allerdings auf Modellberechnungen, was damit zusammenhängt, dass viele HIV-Diagnosen erst mehrere Jahre nach Erstkontakt mit dem Virus gestellt werden (hohe diagnostische Latenz) [1]. Tatsächlich entfielen 18 % der Neudiagnosen im Jahr 2020 auf Patienten, die bereits das Vollbild der AIDS-Erkrankung zeigten [1]. Im Bereich der Frühdiagnostik gibt es also noch Optimierungsbedarf.
Mit Blick in die Zukunft verfolgt das Gemeinsame Programm der Vereinten Nationen für HIV/Aids – kurz UNAIDS – die „95-95-95-Strategie“. Sie zielt darauf ab, das globale HIV-Infektionsgeschehen weiter einzudämmen und die Epidemie bis zum Jahr 2030 zu beenden. Bis dahin sollen 95 % aller HIV-Fälle diagnostiziert, davon 95 % behandelt und wiederum 95 % avirämisch sein [2].
Diese Ziele rücken nur dann in greifbare Nähe, wenn Infektionsketten möglichst früh unterbrochen werden. Insbesondere Ärzte, die an der Versorgung der Allgemeinbevölkerung beteiligt sind und daher unweigerlich in Kontakt mit – ggf. unwissentlich – HIV-positiven Menschen kommen, können einen bedeutenden Beitrag leisten, indem sie im Praxisalltag auf HIV-Warnzeichen (z. B. geschwollene Lymphknoten, chronische Müdigkeit, Gelenk- oder Muskelschmerzen) und Indikatorerkrankungen (z. B. Tuberkulose, Pilzinfektionen, Kaposi-Sarkom) achten.
Routineimpfungen bei HIV-positiven Menschen – was ist zu berücksichtigen?
Infektionskrankheiten, die durch prophylaktische Impfungen vermieden werden können, gehen bei HIV-positiven Menschen mit erhöhter Morbidität und Mortalität einher [3]. Ein suffizienter Impfschutz ist daher bei dieser Risikogruppe besonders wichtig. Laut EACS (European AIDS Clinical Society) gelten für Menschen, die mit HIV leben, bei der Routinevakzinierung dieselben länderspezifischen Empfehlungen wie für die Allgemeinbevölkerung – unter der Voraussetzung, dass die Viruslast durch eine antiretrovirale Therapie unterdrückt und das Immunsystem der Betroffenen intakt ist (> 200 CD4+-Zellen/μl Blut) [4].
Ist dies nicht der Fall, kann es der EACS zufolge sinnvoll sein, mit einer Impfung zu warten bzw. sie zu wiederholen, sobald eine adäquate Immunantwort wiederhergestellt wurde. Bei länger bestehender HIV-Infektion und einem fortgeschrittenen Immundefekt sei eine Messung der Antikörpertiter sinnvoll, um das immunologische Ansprechen auf die Impfung zu beurteilen [4].
Ob eine noch ausstehende Impfung bei HIV-positiven Menschen unter den oben genannten Gesichtspunkten verzögert oder unmittelbar erfolgen sollte, liegt im Ermessen des behandelnden Arztes. Klinischer Nutzen und Risiken sollten im Einzelfall gegeneinander abgewogen werden.
Wichtig: Die EACS weist darauf hin, dass Totimpfstoffe (z. B. gegen Diphtherie, Tetanus, Polio) bei HIV-positiven Menschen bedenkenlos zum Einsatz kommen können [3], während abgeschwächte Lebendimpfstoffe (z. B. gegen Windpocken, Masern, Mumps) bei Patienten mit einem schweren Immundefekt (< 200 CD4+-Zellen/μl Blut) kontraindiziert sind [4]. Impfstoffe mit bakteriellen Polysacchariden und beschleunigte Impfschemata (z. B. bei Tollwut, FSME, HAV/HBV) sollten vermieden werden [4].
- Robert-Koch-Institut. Epidemiologisches Bulletin 47 | 2021. Verfügbar unter https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2021/Ausgaben/47_21.pdf?__blob=publicationFile; Stand: 24.01.2022
- Übersicht und Ziele der UNAIDS Fast-Track-Kampagne. Verfügbar unter https://www.unaids.org/sites/default/files/media_asset/201506_JC2743_Understanding_FastTrack_en.pdf; Stand: 24.01.2022
- Hoffmann C. und Rockstroh J.K. HIV 2020/2021. Medizin Fokus Verlag. Verfügbar unter https://www.hivbuch.de/; Stand: 24.01.2022
- EACS Empfehlungen zur Impfung von HIV-positiven Menschen. Verfügbar unter https://eacs.sanfordguide.com/prevention-non-infectious-co-morbidities/vaccination; Stand: 24.01.2022